Autora: Dra. Sara Wickham, Comadrona
Publicado aquí con el consentimiento y generosidad de la autora
Traducción: Imma Sàrries
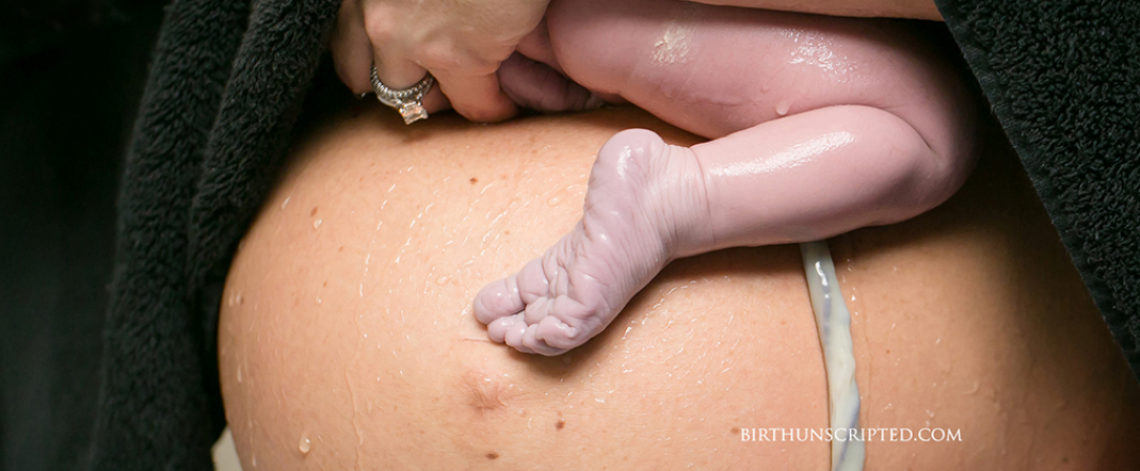
“Otra cosa muy perjudicial para el niño es atar y cortar el cordón del ombligo demasiado pronto: siempre debe dejarse hasta que el niño no solo respire repetidamente, sino hasta que cese toda la pulsación del cordón. De otro modo, el niño es mucho más débil de lo que debería ser, quedando una porción de sangre en la placenta que debería haber estado en el niño”. (Darwin 1801)
En los viejos tiempos, probablemente no hubiera sido natural que una madre cortara el cordón umbilical de inmediato, aunque el sentido común sugiere que el momento y el método de corte del cordón dependerían de las circunstancias y el contexto en que parió la mujer. No podemos retroceder en el tiempo para ver cómo nuestros antepasados cortaron los cordones de sus bebés, pero sabemos por el reino animal que hay una variedad de comportamientos. En tiempos más recientes, los profesionales de la maternidad adoptaron la práctica de pinzar y luego cortar el cordón umbilical del bebé poco después del nacimiento, separando así al bebé de su madre. Pero la naturaleza y el momento de esta práctica han sido, a su vez, cuestionadas y reconsideradas.
No ha habido mucho interés en estudiar lo que sucede en los cuerpos de las mujeres y los bebés si no se interfiere en el nacimiento. Por ello, gran parte de lo que sabemos acerca de las ventajas de esperar proviene de estudios de investigación que analizan las desventajas del pinzamiento inmediato del cordón. Lamentablemente, esta no es una situación única. Hay muchas otras situaciones en la atención a la maternidad en las que la fisiología normal no se comprende bien y en las que podemos estar causando más daño que beneficio al interferir de manera rutinaria.
Evidencia de las ventajas de la paciencia.
La transferencia de la sangre que ha estado circulando en la placenta en los momentos posteriores al nacimiento es la razón principal por la que es importante dejar pasar un tiempo antes de pinzar y cortar el cordón del bebé. Muchos profesionales son conscientes de que el bebé necesita poder acceder a su complemento completo de sangre para dar apoyo a la expansión pulmonar y los requisitos adicionales de volumen de sangre placentaria que tienen lugar cuando se toman las primeras respiraciones de aire. Si el cordón se pinza inmediatamente al nacer, la sangre de la placenta no puede fluir a través de él y, por lo tanto, esta sangre no puede ser utilizada para apoyar el proceso de expansión y respiración pulmonar. Entonces, la sangre debe ser «prestada» por el resto de la circulación del bebé para que sus pulmones funcionen completamente, a pesar de que los otros órganos vitales del bebé también necesitan que la sangre funcione de manera plena y óptima (Mercer et al, 2008; Mercer & Erickson- Owens, 2010).
Apenas estamos empezando a descubrir las innumerables razones por las que los bebés deben poder acceder a su complemento total de sangre antes de interferir en el suministro pinzando y cortando el cordón. Nuestro conocimiento de esta área ha aumentado bastante rápidamente en los últimos años, aunque todavía tenemos mucho que aprender. En 1974, Yao y Lind descubrieron que, cuando un bebé recibía su cuota total de sangre, podía mantener mejor sus niveles de hematocrito (proporción de glóbulos rojos con respecto al volumen total de sangre). En el pasado, los comentaristas sabían que esta cuota de sangre era importante (Inch 1983), pero es sólo más recientemente que hemos llegado a comprender mejor las implicaciones de un pinzamiento temprano del cordón umbilical.
La investigación en esta área ahora es más conocida y está más incorporada a la práctica. Varios estudios han demostrado que permitir que el cordón permanezca intacto durante un período de tiempo confiere ventajas significativas para el bebé (Mercer & Erickson-Owens, 2010; Hutchon, 2012; Bhatt et al, 2013; McDonald et al, 2013; Mercer & Erickson-Owens, 2014; Hooper et al, 2015). Nuestra comprensión actual es que permitir que el cordón permanezca intacto ayuda al bebé a establecer su respiración y circulación, lo cual es particularmente ventajoso para los bebés que están comprometidos o que nacen prematuramente (Mercer & Erickson-Owens, 2010). Permitir que el cordón permanezca intacto puede conducir a una reducción de las dificultades respiratorias y a una menor necesidad de oxígeno, ventilación y transfusión sanguínea (Mercer, 2001). Otros beneficios incluyen una mejora en la función cardíaca (corazón) (Bhatt et al, 2013; Hooper et al, 2015), un aumento en las reservas de hierro del bebé (Chaparro et al 2006, Andersson et al 2011) y ventajas neurológicas (Hutchon & Wepster 2014).
Sabemos que el pinzamiento tardío del cordón puede hacer que un bebé reciba casi mil millones más de células madre (que tienen cualidades curativas) que si el cordón se pinza y corta pronto (Mercer y Erickson-Owens, 2010). El pinzamiento tardío del cordón también puede reducir la probabilidad de infección grave (también conocida como sepsis) en bebés prematuros (Mercer & Erickson Owens, 2006; Mercer & Erickson Owens, 2010). Hutchon (2016b) sugirió que la intervención del pinzamiento inmediato del cordón umbilical puede causar que algunos bebés necesiten ser reanimados. Otros estudios muestran que los bebés cuyos cordones se pinzan antes experimentan desventajas. Mercer et al (2008) señalan que los bebés que experimentan un pinzamiento inmediato del cordón es probable que presenten hipovolemia (volumen de sangre demasiado bajo) y sugieren que esto puede conducir a la liberación de sustancias llamadas citoquinas inflamatorias, que están asociadas con la parálisis cerebral.
Estos beneficios están resumidos en revisiones sistemáticas y reconocidos en revisiones que analizan el «manejo» del alumbramiento de la placenta. En 2010, la revisión Cochrane que comparó el manejo activo con el manejo fisiológico de la placenta observó que aproximadamente el 20% del volumen sanguíneo de un bebé se pierde cuando se pinza tempranamente el cordón (Begley et al, 2010). Esto también se reconoce en las revisiones sobre el pinzamiento del cordón umbilical, por ejemplo, donde McDonald et al (2013) notan la revelación de Mercer (2001) de que “… la transfusión de placenta puede proporcionar al bebé un 30% más de volumen de sangre y hasta un 60% más de glóbulos rojos”. Los beneficios de las reservas de hierro más altas se experimentan durante varios meses después del nacimiento, incluso si el cordón permanece intacto durante solo 1-3 minutos después del nacimiento (McDonald et al, 2013).
Extraído y adaptado de Birthing Your Placenta: the third stage of labour , por Nadine Edwards y Sara Wickham © Sara Wickham and Nadine Edwards 2019
Referencias
Andersson O, Hellstrom-Westas L, Andersson D et al (2011). Effect of delayed versus early umbilical cord clamping on neonatal outcomes and iron status at 4 months. BMJ 2011 343: d7157.
Begley CM, Gyte GM, Murphy DJ et al (2010). Active versus expectant management for women in the third stage of labour. Cochrane Database of Systematic Reviews Issue 7.
Bhatt S, Alison BJ, Wallace EM et al (2013). Delaying cord clamping until ventilation onset improves cardiovascular function at birth in preterm lambs. The Journal of Physiology, 591(8), 2113-26.
Chaparro CM, Neufeld LM, Tena Alavez G et al (2006). Effect of timing of umbilical cord clamping on iron status in Mexican infants: a randomised controlled trial. Lancet, 367(9527): 1997-2004.
Darwin E (1801). Zoonomia: Or the laws of organic life. London.
Hooper SB, Polglase GR, Te Pas AB (2015). A physiological approach to the timing of umbilical cord clamping at birth. Archives of Disease in Childhood – Fetal & Neonatal Edition 100(4), F355-360.
Hutchon DJ (2012). Immediate or early cord clamping vs delayed clamping. Journal of Obstetrics & Gynaecology, 32(8), 724-29.
Hutchon DJR (2016b). Ventilation, chest compression and placental circulation at neonatal resuscitation – ILCOR recommendation 2015. Journal of Paedatric Neonatal Disorders 1(1): 1-6.
Hutchon DJR & Wepster R (2014). The estimated cost of early cord clamping at birth within Europe. International Journal of Childbirth, 4(4): 250-56.
Inch S (1983). Third stage management. ARM Newsletter 19: 7-8.
McDonald SJ, Middleton P, Dowswell T et al (2013). Effect of timing of umbilical cord clamping of term infants on maternal and neonatal outcomes. Cochrane Database of Systematic Reviews 2013, Issue 7. Art. No.: CD004074. DOI: 10.1002/14651858.CD004074.pub3
Mercer JS (2001). Current best evidence: a review of the literature on umbilical cord clamping. Journal of Midwifery and Women’s Health 46(6): 402–14.
Mercer J & Erickson-Owens D (2006) Delayed cord clamping increases infants’ iron stores. Comment. Lancet 367(9527): 1956-58.
Mercer J & Erickson-Owens D (2010). Evidence for neonatal transition and the first hour of life. In: Walsh D, Downe S (eds). Essential midwifery practice: intrapartum care. Wiley, 81-104.
Mercer J, Skovgaard R, Erickson-Owens D (2008). Fetal to neonatal transition: first do no harm. In: Downe S (eds). Normal Childbirth: evidence and debate. Churchill Livingstone, 149–74.
Yao AC & Lind J (1974). Placental transfusion. American Journal of Disease in Childhood. 127(1):128-41.
© Sara Wickham and Nadine Edwards 2019
Para aquellas que quieran más información:
Birthing Your Placenta (Pariendo tu placenta)
Placental birth resources (Recursos sobre el alumbramiento de la placenta)
https://www.sarawickham.com/topic-resources/placental-birth-resources/